あなたが65歳を過ぎた頃から、同じ量のお薬を飲んでも「効きすぎている」「眠気が強い」「めまいがする」といった症状に悩まされるようになったことはありませんか?これは単なる加齢による体力の衰えではありません。私たちの体の中で、お薬を分解して体外へ排出する役割を担う肝臓と腎臓という2つの重要な器官が、年齢とともに静かに、しかし確実に機能を低下させているからなのです。
特に日本では超高齢社会を迎えており、複数の病気を持っているために複数の薬を服用している「ポリファーマシー(多重服薬)」の状態にある方が増えています。肝臓や腎臓の働きが落ちているのに、若い人と同じ基準で薬が出されると、体内に薬が溜まりすぎて深刻な副作用を引き起こすリスクが高まります。実際、高齢者の入院理由の約10%は、この不適切な服薬による有害事象によるとされています。
この記事では、老化によってどのように肝臓と腎臓の機能が変化し、それが薬の吸収や排泄にどのような影響を与えるのかを解説します。また、医師や薬剤師とどうコミュニケーションを取り、自分自身の体調に合わせて安全に薬を服用するための具体的なチェックポイントをお伝えします。
肝臓の変化:薬を分解する工場のスローダウン
肝臓は、私たちが摂取した栄養素だけでなく、服用したお薬も処理する「体内の化学工場」です。若いうちは活発に動いていたこの工場ですが、加齢とともにいくつかの構造的・機能的な変化が起こります。
- 肝血流の減少:高齢者では、肝臓を流れる血液の量が若年者と比べて約40%減少します。血流量が減るということは、肝臓に届く薬の量そのものが減り、処理速度が遅くなることを意味します。
- 肝臓の質量減少:肝臓全体の重さや容積が約30%ほど小さくなることが報告されています。細胞自体の数や大きさも変化し、薬を代謝させる酵素の活動環境が変わります。
- 酵素活性の変動:薬を分解する中心的な役割を果たすシトクロムP450(CYP)などの酵素系については、種類によって異なります。第一相代謝(酸化・還元など)に関わる酵素の活性は低下傾向にある一方、第二相代謝(結合反応など)は比較的保たれていると考えられています。
これらの変化により、「初回通過効果」が低下します。つまり、腸から吸収された薬が肝臓で一度分解されるはずが、十分に分解されずに全身の血液中に入ってしまう現象です。プロプラノロールやベラパミルといった特定の薬では、生体利用率(実際に体に効く薬の割合)が25〜50%増加することがあります。結果として、通常通りの量を飲んだつもりでも、体内には過剰な薬が循環することになり、不整脈や低血圧などの副作用を引き起こす可能性があります。
腎臓の変化:老廃物を濾過するフィルターのはたらき低下
次に腎臓について見てみましょう。腎臓は血液に含まれる不要な物質や、肝臓で分解された後の薬の代謝産物を尿として体外へ排出する役割を持っています。
加齢に伴い、腎臓には以下のような顕著な変化が生じます。
- 糸球体ろ過率(GFR)の低下:30歳から80歳にかけて、GFRは平均して30〜50%減少します。これは、腎臓が1分間にどれだけの血液を濾過できるかを表す数値であり、薬の排泄能力を示す最も重要な指標です。
- ネフロン数の減少:腎臓の基本的な機能単位であるネフロンの数が減り、残ったネフローンは肥大したり壊死したりすることで、効率的な濾過が難しくなります。
- 筋肉量の減少による誤解:ここが非常に重要です。腎機能の簡易的な指標として使われる「血清クレアチニン値」は、筋肉から作られるクレアチニンの排泄量に基づいています。高齢者は筋肉量が減っているため、たとえ腎機能が大きく低下していても、血清クレアチニン値は正常範囲内に留まっていることがあります。これを「見かけ上の正常」と呼び、実際の腎機能低下を見逃さないよう注意が必要です。
腎臓から排泄される薬(例えば抗生物剤のアミノグリコシド系や一部の降圧薬、利尿薬など)の場合、GFRの低下に応じて用量を調整しないと、薬が体内に蓄積し、中毒症状やさらなる腎障害を引き起こす危険性があります。
薬の種類による影響の違い:血流制限型 vs. 容量制限型
すべての薬が同じように影響を受けるわけではありません。薬物が肝臓でどのくらい取り込まれやすいかを示す「肝抽出率」によって、加齢の影響の受け方は大きく分かれます。
| 分類 | 特徴 | 代表的な薬剤 | 加齢時のクリアランス変化 | 臨床的注意点 |
|---|---|---|---|---|
| 血流制限型 (Flow-limited) |
肝臓への血流に依存して代謝される。 肝抽出率が高い (>0.7) |
プロプラノロール リドカイン モルヒネ |
約40%減少 (肝血流の減少に比例) |
標準用量でも血中濃度が上昇。 用量減が必要なケースが多い。 |
| 容量制限型 (Capacity-limited) |
肝臓内の酵素活性に依存して代謝される。 肝抽出率が低い (<0.3) |
ジアゼパム テオフィリン フェニトイン |
10〜15%程度減少 (酵素活性は比較的維持) |
半減期が延長される可能性がある。 投与間隔の調整が必要になる場合がある。 |
また、「前駆薬(プロドラッグ)」と呼ばれる、体内で活性化されて初めて効果を発揮する薬もあります。例えばACE阻害薬のペリンデプリルなどは、肝臓で活性化されます。肝機能の低下によりこの変換が遅れると、期待通りに血圧が下がりません。逆に、すでに活性型の薬であれば、そのまま効きすぎるリスクがあります。自分が服用している薬がどちらのタイプなのか、主治医や薬剤師に確認しておくことが大切です。
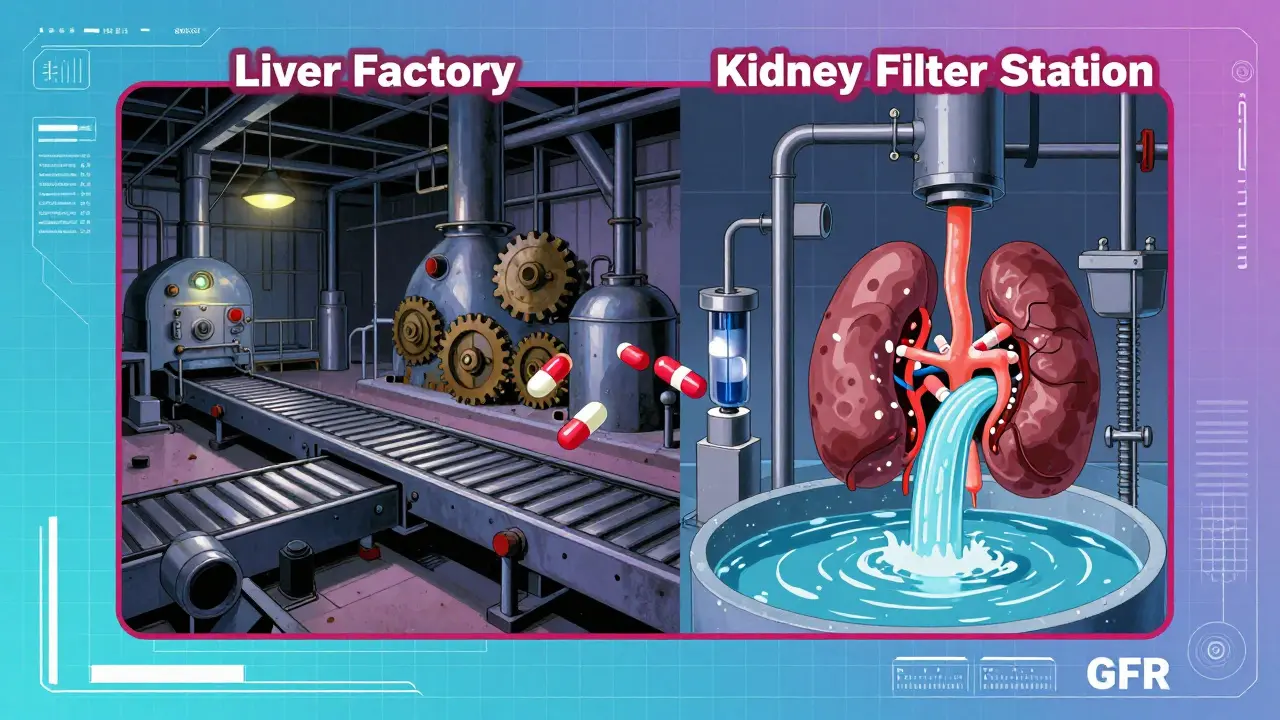
腎不全と肝代謝の関係:意外な相互作用
一般的には「肝臓で代謝される薬は腎臓の心配をしなくてよい」と考えられがちですが、近年の研究では、腎機能の低下が肝臓での薬物代謝にも影響を与えていることが指摘されています。
具体的には、腎不全の状態になると、肝臓におけるシトクロムP450酵素の活性が低下することが報告されています。これは、尿毒症毒素などが肝臓の酵素機能を阻害するためだと考えられます。つまり、腎臓の悪い患者さんは、肝臓由来の薬に対しても慎重な用量設定が必要になることがあるのです。この交差的な影響を理解していないと、思わぬ副作用を引き起こす原因になります。
安全な服薬のための実践的なガイドライン
では、実際にどうすればよいのでしょうか。以下のステップを実践することで、リスクを大幅に低減できます。
1. 「START/STOPP」基準を意識する
イギリスを中心に開発された「START(適切な処方スクリーニングツール)」と「STOPP(潜在的に不適切な処方スクリーニングツール)」は、高齢者の薬物療法を最適化するための国際的に認知された基準です。これらに基づき、現在の年齢や疾患に対して本当に必要な薬かどうか、副作用のリスクが高くないかを見直します。
2. クレアチニンクリアランスの正確な算出
前述の通り、血清クレアチニン値だけでは腎機能の真実が見えません。医療現場では、コックロフト・ガルト式を用いてクレアチニンクリアランス(CCr)を計算し、薬の用量を決定するのが一般的です。最近では、より精度の高いCKD-EPI式が使われることも増えていますが、いずれにせよ「見た目」ではなく「計算値」に基づいた判断が必要です。
3. 少量開始・徐々増量(Start Low and Go Slow)
新しい薬を開始する際は、成人の標準用量の半分またはそれ以下から始めるのが原則です。Beers Criteria(ビアーズ基準)によれば、65歳以上では肝代謝性の薬に対し初期用量を20〜40%減らすことが推奨されています。75歳以上ならさらに慎重に調整します。
4. 定期的なモニタリング
特に狭い治療域(効き目と毒性の境目が近い)を持つ薬、例えばワルファリンやジゴキシン、リチウムなどを服用している場合は、定期的に血中濃度を測定する必要があります。自己判断で飲み合わせを変更せず、必ず医療機関を受診してください。

よくある質問(FAQ)
肝機能検査の数値が正常なのに、なぜ薬の副作用が出るのですか?
通常の血液検査で見るALTやASTといった肝酵素の数値は、肝細胞の破壊や炎症を示すものであり、肝臓の「代謝能力」そのものを直接反映するものではありません。高齢者では、肝細胞の数は減っていても炎症がないため、数値は正常に見えます。しかし、薬を分解する酵素の量は減っているため、代謝能力は低下しています。そのため、数値が正常でも副作用が出やすくなるのです。
市販の風邪薬や痛み止めは、病院の薬よりも安全ですか?
決してそうではありません。特にacetaminophen(アセトアミノフェン)成分を含む鎮痛剤は、使いすぎると急性肝不全を引き起こす原因となります。高齢者は肝臓の解毒能力が低下しているため、若い人が問題なく飲める量でも危険な場合があります。市販薬を飲む前に、現在服用中の処方薬との併用可否を薬剤師に相談してください。
「多剤併用(ポリファーマシー)」とは具体的に何錠以上を指しますか?
一般的に、1日に5種類以上の医薬品(処方箋薬、市販薬、サプリメントを含む)を服用している状態を指します。JAMA Internal Medicineの研究によれば、5剤以上の服用は有害事象のリスクを88%も高めます。可能であれば、定期健診の際に「本当に必要な薬」を見直す「デプレスキブリング(減薬)」を検討しましょう。
腎臓の機能が落ちていると、どんな症状が現れますか?
薬の排泄不良による具体的な副作用としては、めまい、立ちくらみ、吐き気、嘔吐、意識混濁、あるいは異常な出血傾向などが挙げられます。もし普段と違う調子を感じたら、直ちに服薬を中断せず(医師の指示に従ってください)、速やかに医療機関に連絡してください。軽度の脱水でも腎機能は一時的に悪化するため、水分補給も重要です。
将来、個人に合わせた最適な薬の量を知ることは可能になりますか?
はい、可能性は高まっています。FDAは2023年に初の老人科特化型薬物動態モデリングソフトウェア「GeroDose v2.1」を承認しました。これにより、年齢、体重、肝酵素レベル、腎機能などを組み合わせて、個々の患者さんの血中濃度プロファイルをシミュレーションできるようになりました。将来的には、遺伝子解析やエピジェネティクス(遺伝子のスイッチの入り方)に基づいた「精密老年薬理学」が普及し、副作用リスクを35〜50%低減できると予測されています。
次のステップ:あなたのためのアクションプラン
知識を得ただけでは変わりません。今日からできる小さな一歩を踏み出しましょう。
- 薬リストを作成する:現在服用しているすべての薬(漢方薬やサプリ含む)の名前と用量を書き出した紙を持って、次回の診察に行きましょう。
- 疑問点をメモする:「最近眠気が増えた」「足がむくむ」など、気になる症状があれば必ず伝えます。「大丈夫だろう」と我慢すると、それは薬の副作用かもしれません。
- 薬剤師と話す:薬局のカウンターにいる薬剤師は、薬物動態のプロです。「私の年齢と腎機能 considering、この薬の量は適切ですか?」と遠慮なく質問してみてください。
加齢による身体の変化は避けられませんが、正しい知識と適切な管理によって、そのリスクは最小限に抑えられます。あなた自身の体を理解し、医療チームと連携しながら、安心して薬と向き合いましょう。