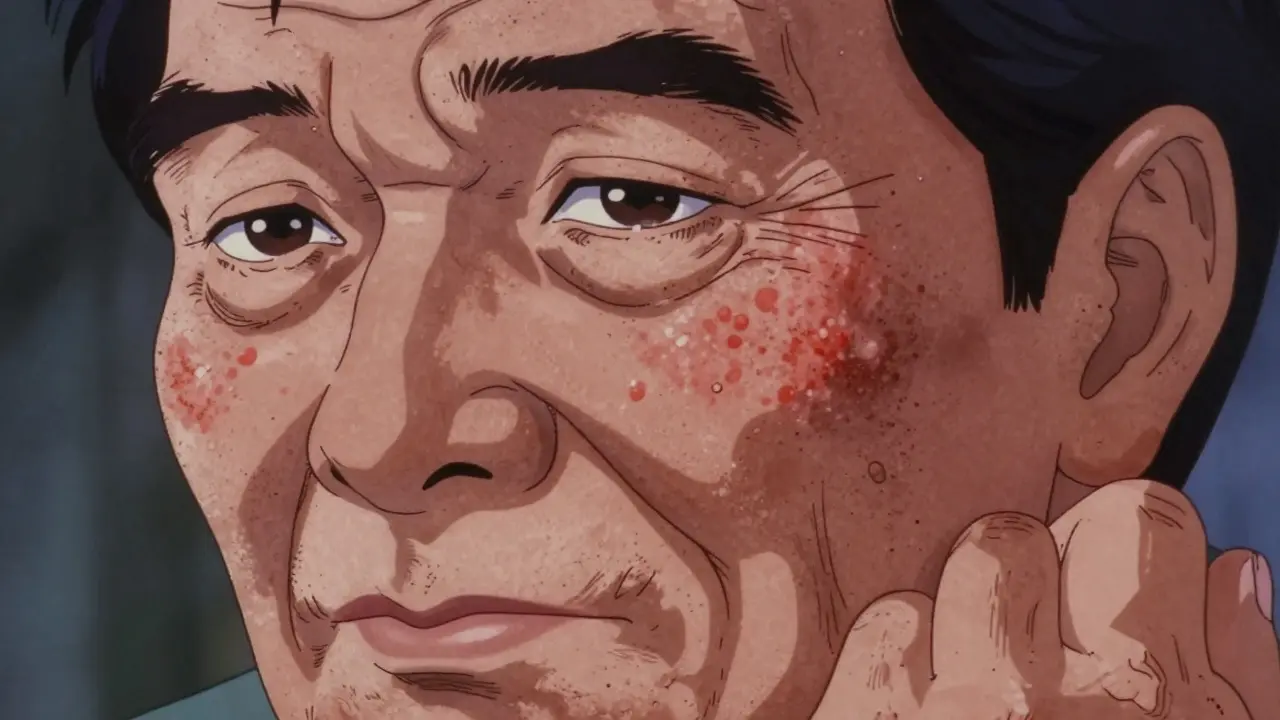
肌を触ると、まるでサンドペーパーのようなザラつきを感じた経験はありませんか?特に顔や手の甲など、太陽光に長くさらされた部位でそんな違和感を覚える場合、それは単なる老化現象ではなく、「光線角化症(アクチニックケラトシス)」という日光による蓄積的ダメージが原因で発生する癌前病変である可能性があります。この状態は放置すると皮膚がん(扁平上皮がん)へと進行するリスクがありますが、早期に適切な「フィールド治療」を行うことで、その進行をほぼ完全に防ぐことができます。
ここでは、光線角化症がなぜ危険なのか、どのような症状が出るのか、そして最新の医療現場で推奨されている治療法について、専門的な知見を交えてわかりやすく解説します。
光線角化症とは何か:無視できない「癌の前段階」
光線角化症(Actinic Keratosis, AK)は、長年にわたる紫外線(UV)暴露によって表皮細胞のDNAが損傷され、異常な増殖が始まった状態です。アメリカ皮膚科学会(AAD)によると、これは最も一般的な皮膚の癌前病変であり、数百万人が影響を受けています。重要なのは、これが「すでにがんではないが、がんになりつつある状態」であるという点です。
多くの患者さんは、見た目の変化よりも「触った感触」の変化から気づきます。初期段階では赤みや色素沈着がわずかしかなく、肉眼では確認しにくいことも多いですが、指先で撫でると明らかにザラついています。この「触ってわかる」特徴こそが、自己検診において最も重要なサインなのです。
誰がリスクを抱えているのか:診断基準と兆候
光線角化症は特定の年齢層や生活習慣を持つ人に多く見られます。主に以下の要因が関係しています。
- 累積的な日光曝露:過去数十年にわたって強い日差しを受けた人。
- 肌のタイプ:Fair skin(日焼けしやすい肌)の人ほどリスクが高いですが、有色人種でも発症します。
- 加齢:40歳以上、特に60歳以上の人口で頻度が高まります。
- 免疫抑制:臓器移植後や特定の疾患により免疫力が低下している人は、進行速度が速くなる傾向があります。
典型的な症状としては、直径1〜2cm程度の荒れた斑点が現れます。色は赤、ピンク、茶色、あるいは灰色がかっており、鱗屑(りんせつ:アカ)が出たり、カサカサした皮膜が張ったりします。これらの病変は、顔(特に頬や鼻)、頭頂部(髪が生えていない部分)、首、耳、手背、前腕など、直射日光がよく当たる場所に集中して出現します。
医師による診察では、皮膚鏡検査を用いて診断精度を95%まで高めることが可能です。しかし、腫瘍が厚みを増したり、出血・潰瘍を伴うようになったりした場合、すでに扁平上皮がん(SCC)へ移行している可能性が高いため、生検が必要になります。

なぜ「フィールド治療」が必要なのか
従来の治療法では、目に見える個々の病変だけを冷凍破壊(液体窒素凍結療法)などで取り除く方法が取られていました。しかし、問題はその「見えない部分」にあります。医学用語で「フィールドキャンサーゼーション(Field Cancerization)」と呼ばれる現象が起こっているのです。
これは、病変が見えていない周囲の皮膚も、紫外線ダメージを受けており、遺伝子レベルで異常を起こしている状態を指します。目に見える数個の斑点だけを治しても、同じ領域から次々と新しい病変が発生してしまうため、治療が完結しません。そこで登場するのが「フィールド治療」です。
フィールド治療とは、患部全体(例えば顔全体や両腕など)を一括して薬剤やエネルギーで処理することで、目に見える病変だけでなく、目に見えない潜在的な癌前病変も同時に除去・抑制するアプローチです。これにより、再発率を大幅に下げ、将来のがん発生リスクを減少させることができます。
主要なフィールド治療法の比較と選択ガイド
現在、臨床的に確立されているフィールド治療にはいくつかの種類があります。それぞれの特性を理解し、自分のライフスタイルや症状に合わせて選ぶことが重要です。
| 治療法 | 作用機序 | 治療期間 | 副作用の特徴 | 適応箇所 |
|---|---|---|---|---|
| 5-フルオロウラシル(5-FU)クリーム | DNA合成阻害により異常細胞を死滅させる | 2〜4週間(毎日塗布) | 強い炎症、紅斑、痂皮形成(かさぶた)。効果あり証拠。 | 顔、頭皮、体幹 |
| イミキモドクリーム | 免疫系を活性化させ、ウイルスや異常細胞を攻撃させる | 最大16週間(週3回など) | 局所の赤み、痛み、風邪様症状 | 顔、体 |
| tirbanibulin(ティルバニブリン) | 微小管を安定化させ、細胞分裂を停止させる | 5日間連続塗布 | 比較的軽度の炎症。短期間で済むためQOLが高い。 | 顔(限定) |
| 光線力学療法(PDT) | 光感受性物質を塗布後、特定波長の光を当てる | 1〜2回のセッション(数時間) | 照射後の痛み、腫れ、一時的な色素沈着 | 顔、頭皮 |
例えば、5-フルオロウラシルはコスパが良く、保険適用範囲も広いですが、塗布期間中の激しい炎症(赤くなったり、皮が剥げたりする)に耐えられる必要があります。「炎症が出ている=効いている」という指標になるため、多くの医師が第一選択肢としています。一方、ti rbanibulinのような新薬は、わずか5日間の投与で同等以上の効果を発揮し、炎症も mild なため、仕事や社交活動の妨げになりたくない人にとって魅力的なオプションです。ただし、コスト面での課題が残ります。

治療後の経過観察と再発防止
フィールド治療を終えたからといって、終わりではありません。治療直後は肌が非常に敏感な状態になります。この時期のスキンケアは、回復を促し、新たなダメージを防ぐために極めて重要です。
- 保湿:セラミド配合などの低刺激保湿剤をこまめに使用し、バリア機能を修復します。
- 物理的遮蔽:帽子、UVカットアームカバー、サングラスなどを着用し、直射日光を避けます。
- 化学的防御:SPF30以上の広スペクトル(UVA・UVB両方対応)の日焼け止めを毎日塗りつぶします。
また、定期的な皮膚科受診(年1回程度)を欠かないようにしましょう。特に、過去の治療歴がある方や、家族内に皮膚がんの既往がある方は、全身写真撮影(Total Body Photography)を実施できるクリニックを利用すると、微細な変化を見逃さず検出できます。研究によれば、構造化された日焼け防止指導を受けた患者さんは、2年間で新たな光線角化症の発生を37%削減できたというデータもあります。
よくある質問(FAQ)
光線角化症は不治の病ですか?
いいえ、決してそうではありません。光線角化症は高度に治療可能な状態です。早期発見と適切なフィールド治療により、皮膚がんへの進行をほぼ確実に防ぎ、病変そのものも消失させることができます。ただし、根本的な原因である「紫外線ダメージ」に対する耐性が完全に元通りになるわけではないため、生涯にわたる防晒ケアが必要です。
自宅で使える市販の薬はありますか?
日本では、光線角化症を直接治療するための外用薬は基本的に処方箋医薬品です。市販の薬用化粧品や保湿剤は、治療後の肌のケアや乾燥緩和には役立ちますが、癌前病変を根絶する効果はありません。誤った自己判断で民間療法を試すことは、むしろ病変を刺激して悪化させるリスクがあるため、必ず皮膚科医の診断を受けましょう。
治療中は仕事や外出に影響がありますか?
使用する薬剤や治療法によって異なります。5-フルオロウラシルを使用する場合、治療期間中(数週間)は顔が大きく赤く腫れ上がり、皮が剥げるため、外見上の影響が大きくなります。メイクで隠すのは困難なケースが多いです。対照的に、光線力学療法(PDT)は通院時間が短く、アフターケアも比較的楽ですが、照射当日は強い痛みを感じる可能性があります。tirbanibulinのように5日間の短期間かつ炎症が軽い選択肢を選ぶことで、社会生活を維持しながら治療を進めることも可能です。
子供や若年者にも光線角化症は起こりますか?
一般的には稀ですが、不可能ではありません。特に幼少期から強烈な日焼けを繰り返したり、先天性の光線過敏症を持っている場合、若年化して発症することがあります。しかし、統計的には40歳以降、特に60歳以上の高齢者に多くなります。若年者で見つかった場合は、他の皮膚疾患との鑑別が必要な場合もあるため、専門医の判断を仰いでください。
保険診療でフィールド治療は受けられますか?
はい、多くのケースで公的医療保険の適用対象となります。5-フルオロウラシルやイミキモドといった伝統的な薬剤は標準的な保険診療枠組み内で利用可能です。一方で、比較的新しい薬剤や特定の光線力学療法の機器費用については、一部自由診療となる場合があります。事前に担当医に支払い構造を確認しておくことをお勧めします。